娘のカラダの成⻑とともに出てくる、婦人科系の悩みは…
null娘の10年先、20年先を考えたとき、婦人科系疾患リスクに対して今の私たちができることは? 私たちの婦人科検診にもある「子宮頸がん」って? 気になってはいても、なかなか口に出す機会が少ない話題。ちょうどお年ごろになってきた小学6年生の娘がいるママ2人に、お話を聞いてみると……。
ママ編集Aさん(以下Aさん)「私の娘は第二次性徴が始まっているな、と感じていて、生理や女の子のカラダのことで、ちょっとした心配事も増えています。ただ、コロナ禍の今は、ママ友とそういう話題をする時間も、機会もないのが現状で……」
ママ編集Bさん(以下Bさん)「我が家には、娘が6年生になった今年の春に、自治体から子宮頸がんの予防接種のお知らせが届きました」
Aさん「え、早い! でももう身近な話ですよね。ワクチン接種でいうと、実は悩みがあって。子どもが小さい時期の色々な定期予防接種は、本人には詳しく説明しないで済ませました。でも、この年になるとそうもいかないな……というのが気になっています」
Bさん「わかります。今の娘の年齢で、このワクチンの必要性を細かく説明するのは難しいですよね。特に婦人科系だと話しづらくて。実は私も、まだ娘に接種の話はしていません」
Aさん「私の娘は心配性なので、どういう病気?なにが原因なの?と聞かれると思うと、話すのに躊躇してしまって」
Bさん「子どもへの上手な説明のしかたは知りたいですよね。私自身は、定期的に検診を受けていますが、娘に説明するとなると、やっぱり難しくて」
Aさん「私も毎年人間ドックで子宮頸がん検診を受けています。とはいえ、娘がこの年齢でワクチン接種をした後、大人になるまで何もしなくていいのか、検診はいつからどうすれば……と、そのあたりも実は、よくわからないことだらけなんです」
娘がワクチン接種対象年齢になったことがきっかけになり、ママたちも子宮頸がんの実際と予防について、気になっている様子です。
私たちママの疑問&不安、産婦人科医の先生に聞きました!
nullそこで、 ママたちの話に出ていた疑問や不安を解消すべく、産婦人科医の柴田綾子先生にお話を伺ってみました。
Q1:子宮頸がんってどんな病気?どのくらいの人がかかるの?
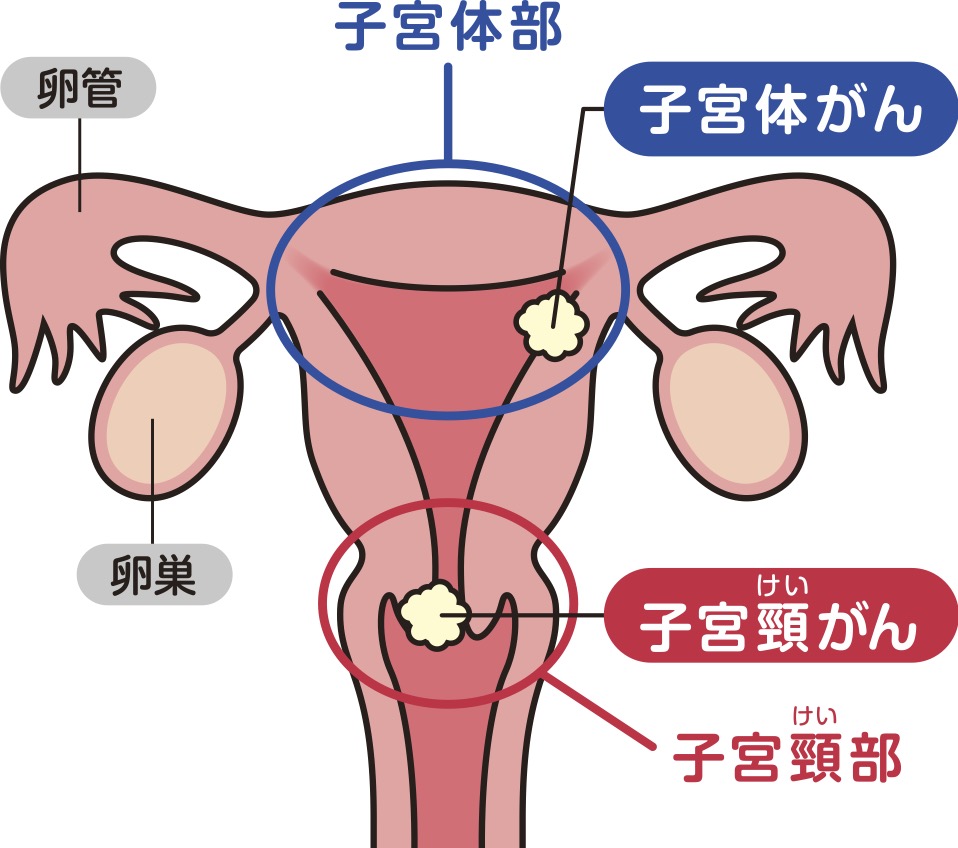
「女性の子宮にできるがんは、大きく2つ。“子宮体がん”と“子宮頸がん”に分けられます」と、柴田先生(以下、「」内、柴田先生)。
「子宮の袋の部分にできるのが子宮体がん、子宮の入り口にできるのが子宮頸がんと呼ばれています」
今までざっくり“子宮がん”と思っていたのですが、実は2種類あるんですね。この2つには、どんな違いがあるのでしょう。
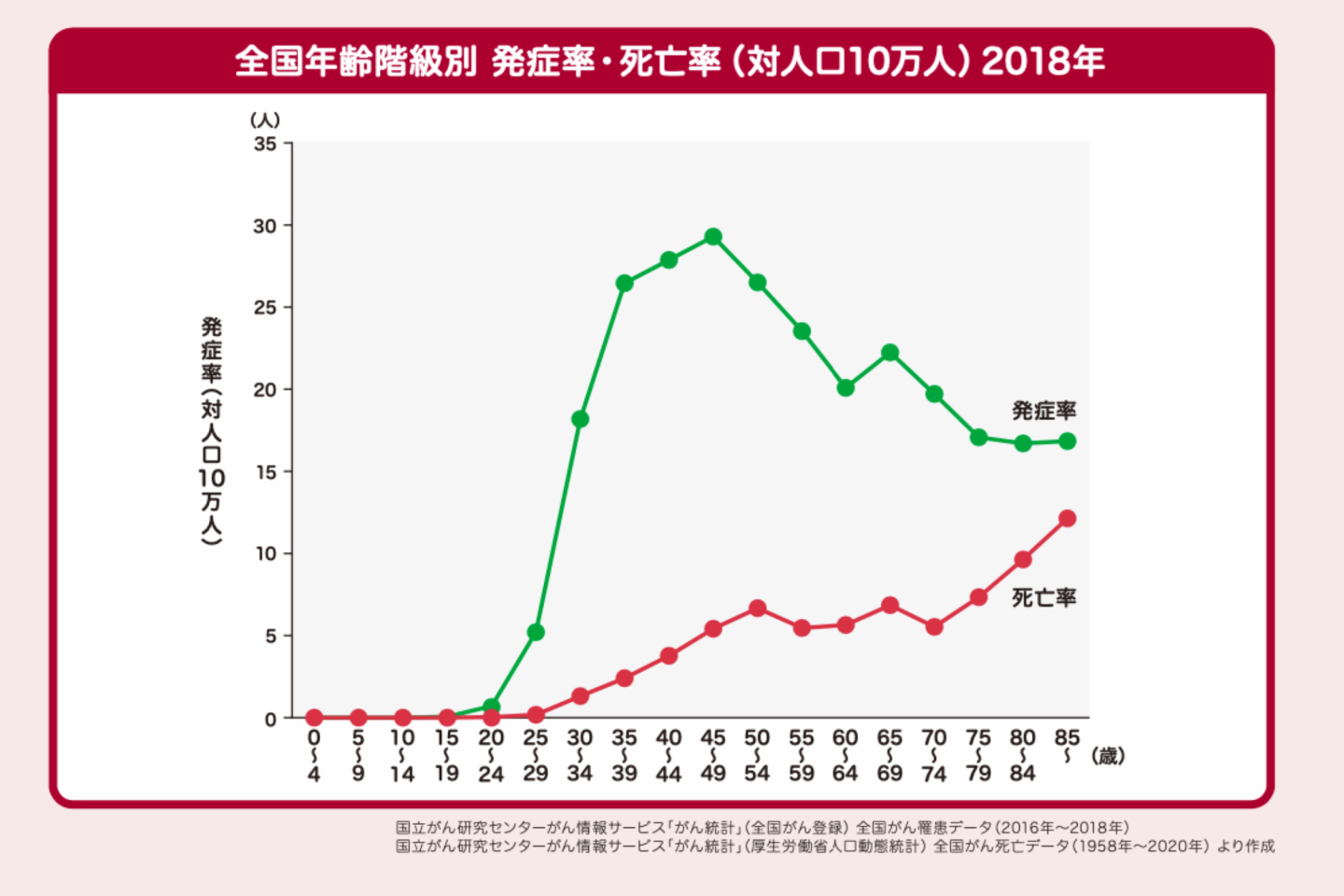
子宮頸がんの年齢別発症率(緑)と死亡率(赤)。30代から発症率がぐんと上がっています。
「がんができる場所だけでなく、発症率や発症年齢にも違いがあります。子宮頸がんは発症率が“若い”のが特徴です。実際、子宮頸がんになる人は、グラフでも分かるように、20代後半~30代前半から増えて40代にピークを迎えています」
実は、日本では年間約10,000人(注1)が子宮頸がんにかかり、毎年約2,900人(注2)の女性が子宮頸がんで亡くなっています。特に20〜30代で子宮頸がんになる人が増えているそう。
※注1:国立がん研究センターがん情報サービス「がん統計」(全国がん登録)全国がん罹患データ(2016年~2018年)
※注2:国立がん研究センターがん情報サービス「がん統計」(厚生労働省人口動態統計)全国がん死亡データ(1958年〜2020年)
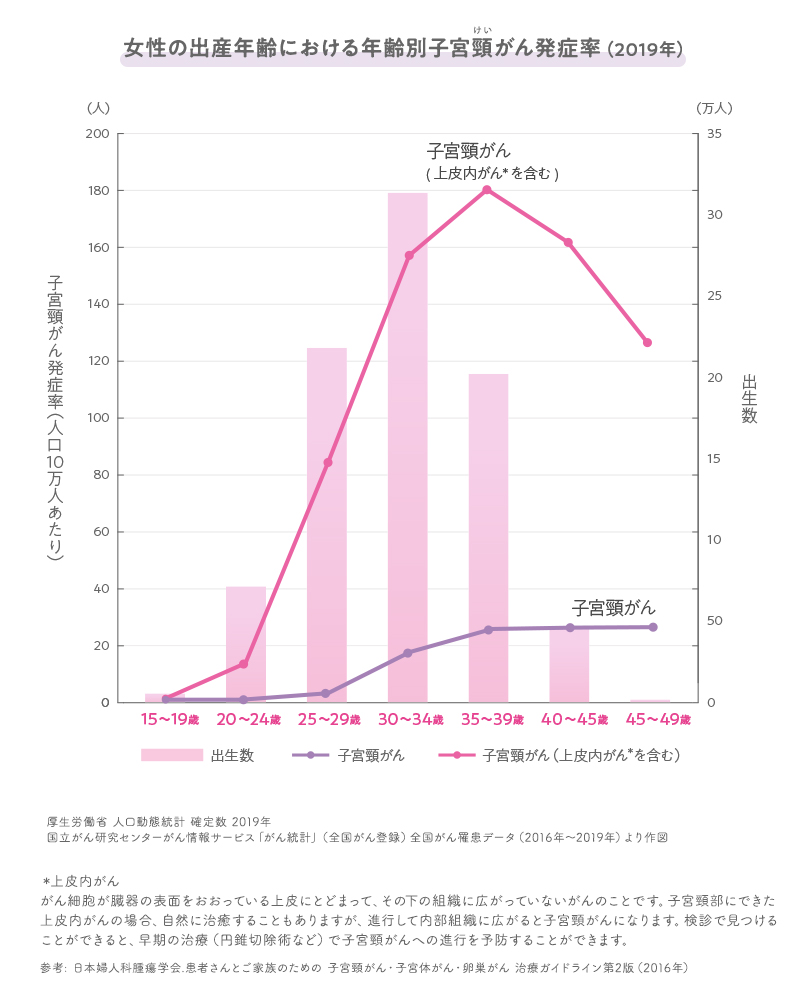
日本人女性の出産年齢別の出生数(棒グラフ)と子宮頸がんの発症率(折れ線グラフ)。
子宮頸がんの年齢別発症率と出産年齢を重ねた図を見ると、出産年齢のピークになる20〜30代のころに、がんの発症率がぐんと上がっていることがわかります。
この年代は、女性がちょうど出産する年齢と重なることから、子宮頸がんは“マザーキラー”とも言われているそう。
Q2:子宮頸がんになる「原因」は?
「子宮頸がんは“ヒトパピローマウイルス(HPV)”が主な原因です。これは、性体験によってうつるもので、子宮頸がんの原因の約90%以上を占めています」
ヒトパピローマウイルス(HPV)という名前、初めて聞きました……。このウイルスは珍しいものなのでしょうか。
「HPVは珍しいウイルスではありません。男女問わず、たくさんの人がかかるウイルスで、性交渉の経験がある女性であれば、約8割くらいは感染の経験があるといわれています。
ただ、感染したからといってすべての人ががんになるわけではありません。体からうまく排出したり、悪さをしなかったりということがほとんどで、実際にがんになる人は、1割くらいです」
それほど身近なウイルスから、がんになるというのを聞くとちょっと怖くなります。
「そうですよね。でもウイルスに感染したら、すぐにがんになるわけではなく、発症するまでに、だいたい5〜10年かかるんです。ですから、がんになる前に予防をしたり、定期的な検診で早期発見をすることが、大切になってきます」
Q3:子宮頸がんの予防方法は?避妊では防げない?
がんの原因となるウイルスには“性交渉”で感染すると聞くと、避妊具で防ぐことができそうに思えるのですが……。
「たしかに、避妊具を使うことで、リスクを軽減することはできます。ただ、このウイルスは体のさまざまな場所の皮膚に存在していて、膣や肛門、口など、外敵が入りやすい部分から体内に侵入します。ですので、避妊具だけで到底防げるものではありません。ワクチンによる予防と、定期的な検診による早期発見の二つが、大切になってくるのです」
現在、HPVワクチン(子宮頸がんなどの予防ワクチン)は、小学校6年生から高校1年生相当の女子を対象に、国の推奨として公費で無料接種できます。これが、子宮頸がんの、10代での一次予防法です。
過去にワクチン接種できなかった1997年4月2日〜2006年4月1日生まれの、おおよそ17歳〜25歳の女性も“キャッチアップ接種”として、2022年4月〜2025年3月の3年間、公費で無料接種できる仕組みが整えられています。
「20代になってからの二次予防として、子宮頸がん検診も重要です。ただ現在は、本来検診が必要な対象年齢の方の、4割程度しか受けていないのが現状です。もっと多くの人が検診を受けるようになってほしいですね」
娘にはまずワクチン、自分は検診といった形で予防を考えるというのが大事なんですね! 娘が20歳を過ぎたら、検診は2年に1回というのも忘れずに伝えるようにします。
Q4:娘にワクチン接種のお知らせが。なぜ、この若い年齢で?

では、なぜ10代でのHPVワクチン接種が大切といわれるのでしょうか。
母親の立場からすると、色々な疾病の予防接種がある幼い年齢のうちに一緒にできたり、また本人が病気への理解が深まる成人年齢に成長してからでもいい気がしてしまうのですが……。
「ワクチンの効果が一番高いのは、“初めての性交渉の前”といわれています。感染の原因のほとんどが性交渉によるものなので、その前にワクチン接種をすることを推奨しています。初めての性交渉の時期は人によりますが、親はその時期を把握することはできないですよね。
子宮頸がんは20代から発症が増えてくるので、10代で接種することが、国の推奨になります」
先生のお答えを聞いて、納得しました! ただ実際に娘にワクチン接種をするとなると、どう伝えたらいいか悩む、という不安の声もあるのですが……。
「そうですね。たとえば、毎月の生理が起こる女性にとって、大切な部分が“子宮”。そこのがんを防ぐために、今のうちにワクチンを打っておこうねという説明が、いいのではないかと思います。
大切なのは、自分の将来のために、“今”のワクチン接種が必要だ、ということを理解してもらうことです」
母親としては伝え方が難しいと悩んでいましたが、これなら大丈夫そう。
もうひとつ疑問なのが、すでに性経験がある人にも、ワクチン接種は意味があるのか?ということで。キャッチアップ制度の対象である17歳から25歳だと、すでに性体験済み、そして感染済みということもありそうです。
「ワクチンは、すでに性交渉があって“感染している”ウイルスをやっつけることはできません。
ただ、ワクチンで守れるHPVの型は複数あり、たとえばそのうち一部に感染していたとしても、まだ感染していない型に対しては予防の効果が期待できる。なので、今後のリスクを考えるとワクチン接種を前向きに検討する意義はあります。大切なのは“将来のリスクを避けるため”ということなんです」
Q5:子宮頸がん検診は何歳から、どのくらいの頻度で必要でしょう?検診の内容も知りたいです
子宮頸がん検診は“20歳を過ぎたら”といわれていますが、なぜでしょう?
「子宮頸がんは、長い時間、5〜10年かけて、がん化します。ウイルスに感染していきなりがんになるわけではなく“異形成”という段階を踏んで、がんになる。ですので、早期に発見すれば、取り除く手術も簡易で済みます。
ただ、進行してしまっていると子どもが産めなくなる可能性も。早期発見のためにも20歳を過ぎたら、2年ごとに子宮頸がん検診を受診することが推奨とされています」
子宮頸がん検診は、内診台に座り、子宮の入り口部分の表面の細胞を採取して調べます。ヘラやブラシが使われますが、人によっては痛みを感じることもあるよう。未婚の若い女性だと、そもそも産婦人科を訪れるハードルはけっこう高いですよね。
「確かに、初めて産婦人科に来るのはけっこう緊張しますよね。例えば、初めての産婦人科はお母さんと一緒に受診してみるのはどうでしょうか? 母親の子宮頸がん検診と、娘さんのワクチン接種を一緒にすると、“次は自分ひとりで行ってみよう”とスムーズになりやすいかもしれません。
また、10代で生理の悩みがある子も多いので、そういった相談などで母親と一緒に来てもらい、産婦人科に慣れておくのもいいと思います」
わたしも20代で初めて産婦人科を訪れた時はかなり(!)緊張した記憶があります。母親と一緒に、というのはとてもいいアイディアですね。
先生のお話を伺って、子宮頸がんには2つの予防がとても大切ということがわかりました。
普段から母娘で、生理の悩みや女性のカラダについて話す時間をもつこと、そしてワクチン接種券の到着などをきっかけに、子宮頸がんとその予防についても、話題にしていけるといいですね。
今までそういった話ができてないという方も、今回の記事や子宮頸がん予防サイトの「もっと守ろう」を参考にするのもおすすめ。「もっと守ろう」は、子宮頸がん予防に関する詳しい情報だけでなく、子宮頸がん予防について相談できる近くの医療機関を検索をすることもできます。ぜひ一度、母娘で話をしてみてはいかがでしょうか。
監修/柴田綾子(淀川キリスト教病院 産婦人科医長)
イラスト/miya

産婦人科医 柴田 綾子
淀川キリスト教病院 産婦人科医長。世界遺産15カ国ほど旅行した体験から、母子保健に関心を持ち産婦人科医に。著書に『女性の救急外来ただいま診断中!』(中外医学社)『産婦人科ポケットガイド』(金芳堂)など。
【提供】MSD株式会社


























